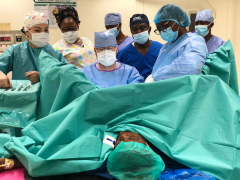
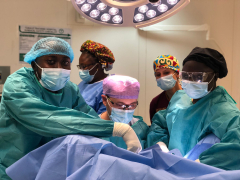
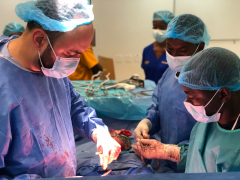
Profesor Zikán: naše úloha není hodnotit, ale pomáhat
04.09.2023
Program MEDEVAC je vládní iniciativa České republiky zaměřená na zdravotně humanitární zahraniční pomoc. Hlavní aktivitou programu je vysílání českých lékařských týmů do oblastí, kde se lidé běžně nedostanou ke specializované lékařské péči, třeba té gynekologické. O misích v Senegalu, Ghaně, Rwandě i jinde vypráví profesor MUDr. Michal Zikán, PhD., přednosta Gynekologicko-porodnické kliniky FNB a 1. LF UK.

Profesor MUDr. Michal Zikán, PhD., přednosta Gynekologicko-porodnické kliniky FNB a 1. LF UK.
Gynekologický tým Bulovky je už tradiční posilou programu MEDEVAC. Kdy jste na zahraniční misi vyjeli vůbec poprvé?
V tuto chvíli se misím v rámci programu MEDEVAC věnujeme pět let. Začínali jsme v roce 2018 výjezdem do senegalské nemocnice v Thiès a ve stejném roce jsme pokračovali misí v Ghaně v nemocnici v Tamale. Na mise vyjíždíme zhruba každých 6 až 12 měsíců. Kromě zaběhlých lokalit v Senegalu a Ghaně jsme absolvovali první misi ve Rwandě, která byla zaměřená čistě na onkogynekologii, byli jsme také v Gruzii, kde jsme hlavně přednášeli. Na jaře příštího roku bychom měli otevírat naše působení v Iráku v nemocnici ve městě Nadžáf. Zdá se, že by se časem mohla otevřít mise v Zambii, možná i v Keni.
Co z vašeho pohledu tyto země spojuje?
Obecně se MEDEVAC zaměřuje především na oblasti aktuálních humanitárních krizí, což jsou většinou země s válečným konfliktem nebo země sousedící s válečnými oblastmi, které musí zvládat uprchlickou vlnu. V tuto chvíli je to Blízký východ, například Jordánsko, které je zemí s řadou uprchlických táborů především ze syrského konfliktu. A jsou to také země širšího Sahelu, subsaharské Afriky, jako jsou právě Senegal nebo Ghana.
Kdo ta konkrétní místa vybírá a domlouvá spolupráci?
Většinou je to tak, že česká diplomatická mise vytipuje potřebu nějakého humanitárního působení. Nebo spíš působení na hraně humanitární a rozvojové pomoci, kdy ta humanitární část znamená přímou pomoc v krizi a ta rozvojová část znamená, že se snažíme o něco, co má delší výhled a pomůže to v dané oblasti zajistit fungování systému a další rozvoj. A pokud tedy česká diplomatická mise nějakou takovou potřebu identifikuje, osloví MEDEVAC a ten uspořádá takzvanou rekognoskační misi, kde už vytipujeme konkrétní zařízení, tedy nemocnice, kde by MEDEVAC měl působit. To už obvykle víme, o jaké medicínské obory by byl v konkrétní zemi zájem.

Typická ghanská vesnice, spousta dětí, spousta červené hlíny.
A o jaké obory je v rámci programu MEDEVAC největší zájem?
Například v Ghaně to primárně bylo infekční lékařství, gynekologie, plastická chirurgie a traumatologie – což jsou obecně obory, které jsou v řadě zemí velmi žádané. V Iráku to teď například aktuálně byla popáleninová medicína a gynekologie, respektive porodnictví.
Můžete trochu přiblížit, jak to na místě mise vypadá? Jak si máme představit třeba senegalskou nebo ghanskou nemocnici?
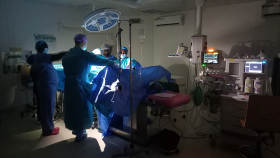
Když jsem poprvé vešel v kontakt s programem MEDEVAC, někdy na přelomu 2017/2018 poté, co jsem se stal přednostou ve Fakultní nemocnici Bulovka, měl jsem takovou naivní představu, že bychom měli jezdit někam do džungle a tam pomáhat. A pak, když jsem poprvé vyjel na skutečnou misi, pochopil jsem, proč do džungle nejezdíme. Jako operační obory totiž potřebujeme tu operační péči poskytovat bezpečně. A to bohužel bez nějakého alespoň trochu kvalitního zázemí nejsme schopni. Proto se většinou snažíme vybírat zařízení, které dokáže poskytnout dostatečné zázemí pro provedení operací i pro pooperační péči. A také dokáže ty pacienty, kteří naši péči potřebují, do té nemocnice třeba i ze širšího okolí svézt.
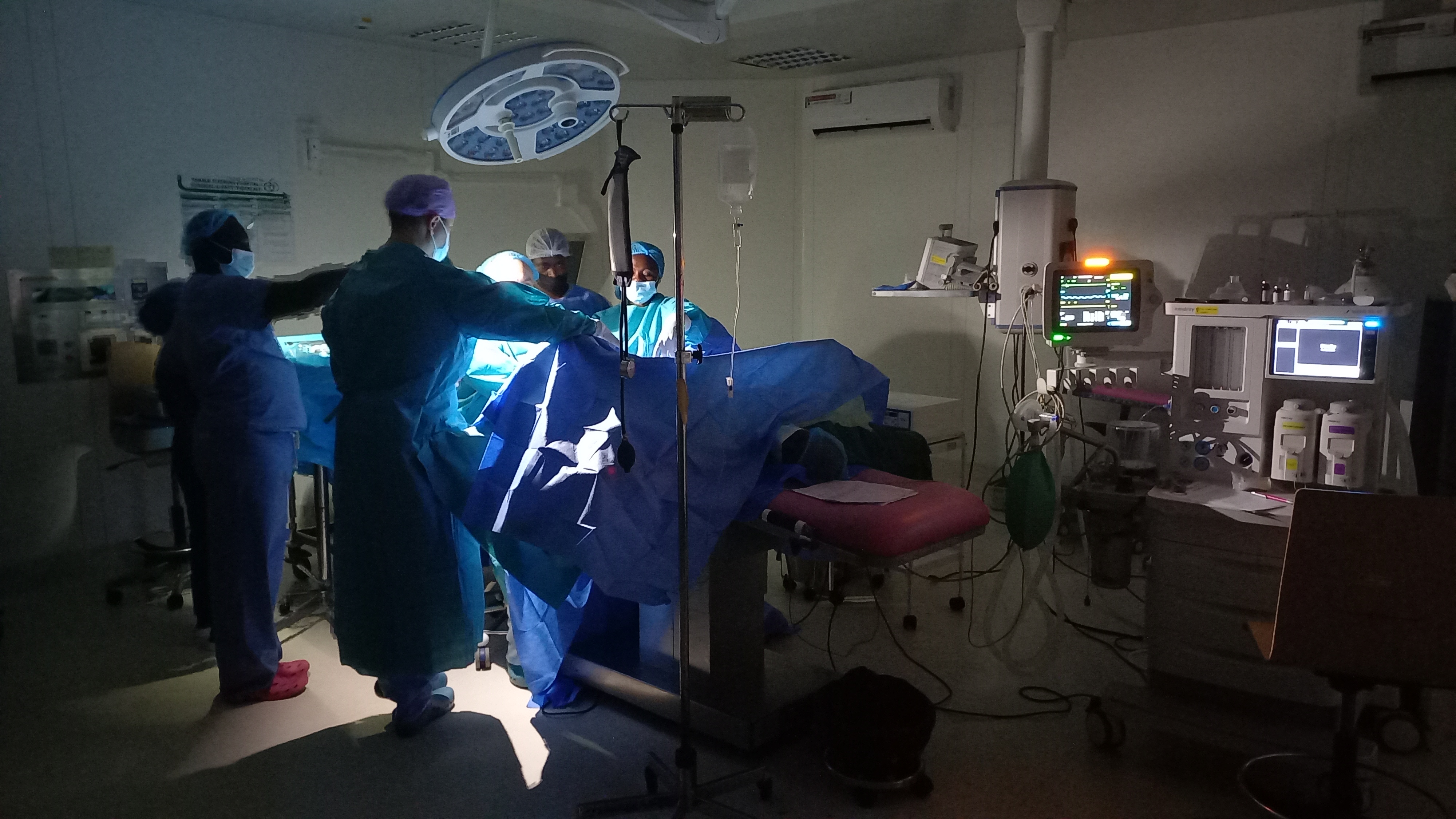
Jednou nebo dvakrát denně vypadne elektřina. Než se podaří nahodit generátor jedeme na baterky a telefony (MUDr. Tomáš Brtnický, Ph.D. a prim. MUDr. Peter Koliba, MHA).
Svézt pacienty do nemocnice? Jaká je vlastně v těchto oblastech dostupnost zdravotní péče?
To je přesně příklad Tamale, čili severu Ghany, kde pracujeme v nemocnici Tamale Teaching Hospital. Je to jediná referenční nemocnice, tedy takzvané terciální centrum, kam se odesílají pacienti z místních zdravotních středisek. Tahle nemocnice obsluhuje nejen sever Ghany, ale vlastně i přilehlé oblasti Burkiny Faso, Toga a Pobřeží slonoviny, protože místní lidé žijí v kmenových vesnicích a neuznávají státní hranice, respektují spíš hranice kmenů a rodin. Nemocnice v Tamale tak slouží pro zhruba 10 milionů lidí! Pacienti tak často cestují třeba osm hodin nebo i více dní, aby se dostali do nemocnice. A není nic neobvyklého, že si to prostě nemohou dovolit.
Pacienti si v těchto zemích péči hradí sami?
Je to velmi různé, ale ano, v každé ze zmíněných zemí si zčásti nebo úplně zdravotní péči hradí pacienti. A někdy ten systém úhrad z našeho pohledu moc nedává smysl. Například v Senegalu je veškerá léčba chemoterapií hrazená státem, ale stát už neplatí za operační léčbu. Proto dochází k takovým absurditám, že ženy s pokročilou rakovinou prsu dostanou chemoterapii, za kterou platit nemusí, ale už nemají peníze na to, aby si zaplatily operaci karcinomu prsu.
A to je také jeden z velkých přínosů programu MEDEVAC, kdy operace, které na místě uděláme, včetně vyšetření a související péče, jsou hrazeny Českou republikou. To umožní, aby se k péči dostali lidé, kteří by si ji jinak nikdy nemohli dovolit. A samozřejmě také lidé, kterým ta konkrétní péče nemohla být poskytnuta prostě proto, že místní lékaři ji poskytnout neumějí nebo si netroufají.
Které diagnózy ve vašem gynekologicko-porodnickém oboru na misích nejčastěji řešíte?
V Senegalu ani v Ghaně se nevěnujeme porodnictví, ale čistě gynekologii. Hlavně proto, že porodnická péče tam má svoji specifickou organizaci, kterou si každá země buduje a křehce drží. My se sice snažíme, zvlášť v Ghaně, proniknout i do porodnictví a nabízet své služby, především školení porodních asistentek. Zatím se nám podařilo pozvat tamní porodní asistentky ke školení do České republiky. A to je opravdu velký pokrok, protože i ghanské porodní asistentky jsou hrdé na své povolání a moc si do své práce nechtějí nechat mluvit.
Věnujeme se tedy hlavně gynekologické péči. Také proto, že například v nemocnici v Tamale mají téměř devět tisíc porodů za rok. Z toho třetina končí císařským řezem. To je obrovský objem zdravotnické péče, který v podstatě odčerpá všechny kapacity tamních lékařů a personálu. Takže pak už jim pro gynekologickou péči moc času ani kapacity nezbývá. V Tamale zpravidla provedou kolem 80 gynekologických operací za rok. Čili když tam přijedeme na misi a za týden odoperujeme 85 pacientek, tak v podstatě zdvojnásobíme kapacitu.
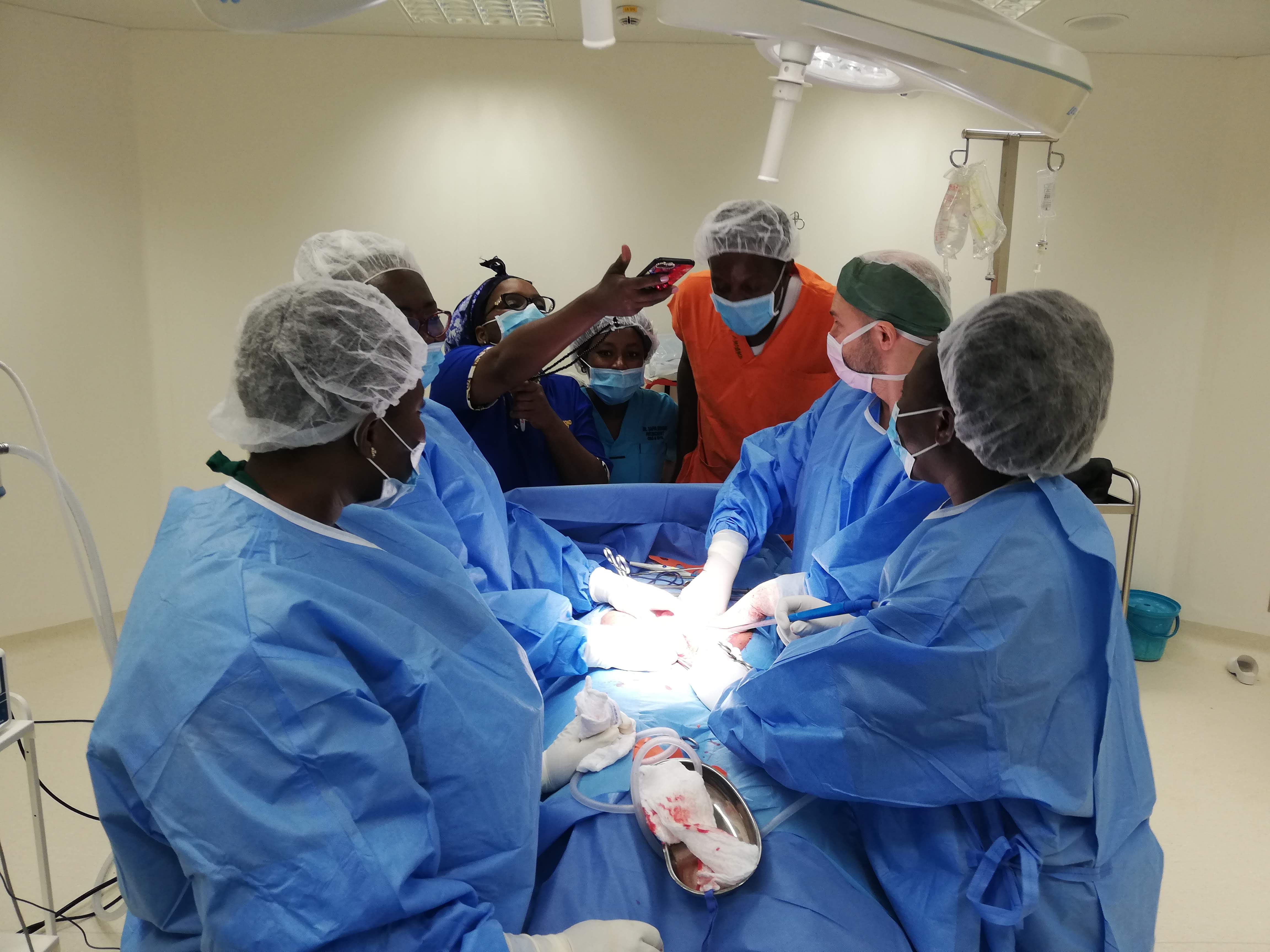
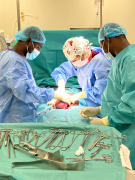
Cílem mise není pouze operovat, ale také vzdělávat. U každé operace je spousta místních lékařů i studentů a dokumentace nesmí chybět (prof. MUDr. Michal Zikán, Ph.D.).
A ty nejčastější diagnózy?
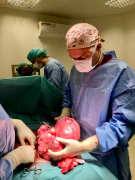
V gynekologii se nejčastěji setkáváme se zhoubnými nádory a s myomy. V České republice jsme zvyklí, že když vidíme pěti- nebo osmicentimetrový myom, tak to je velký a relativně vzácný myom. Tam se na těchto velikostech začíná a nikdy není jeden. Je to dané genetickou specifikou africké populace, jsou to obrovské myomy deformované dělohy, což vede například k tomu, že žena silně a často krvácí a nemůže otěhotnět. My ty myomy operačně odstraníme a modelujeme dělohu, aby ženu netrápilo krvácení a mohla otěhotnět, pokud je ve věku, kdy chce otěhotnět. Protože nemít dítě je v Africe obrovské stigma a mít jenom jedno dítě je úplně stejné stigma. A nebo provedeme hysterektomii čili odstranění dělohy u žen, které už děti mít nechtějí, nebo v případech, že tu dělohu zachránit prostě nejde.
Dále se na misích často setkáváme s poklesem pánevních orgánů. To také souvisí s genetickou výbavou a s porodní péčí. I u nás je pokles dělohy a pokles poševních stěn velmi častá věc, ale u žen po menopauze. V Africe se však velmi často setkáváme s ženami ve věku 20–25 let, které jsou po jednom nebo dvou porodech a mají dramatický pokles dělohy.
To jsou tedy asi tři nejčastější diagnózy, se kterými se setkáváme: nádory, například obrovské tumory vaječníků nebo zhoubné nádory děložní sliznice či děložního čípku, a pak myomatózy a poklesy pánevních orgánů. A ještě karcinom prsu, který také řešíme.
Pacientky, které budete během mise operovat, už máte předem vybrané od místních lékařů?
Ano. Je obrovsky důležité zmínit, že úspěch mise je velmi závislý na tom, jak jsou místní lékaři a zdravotníci ochotní spolupracovat a nakolik se chtějí na té misi podílet. Protože bez nich nedokážeme nic. Není to tak, že by mise MEDEVAC někam přijela a od nuly do sta procent všechno zajistila. Proto také s těmi spolupracujícími nemocnicemi intenzivně komunikujeme, proto také místní personál přivážíme na stáže sem k nám na Bulovku. Aby měli představu o tom, co děláme a jak to děláme. Abychom se navzájem seznámili, důvěřovali si a respektovali se. A pak to opravdu funguje tak, že v rámci přípravy mise oni na místě identifikují potenciální pacientky a připraví nám seznam lidí, o kterých si myslí, že potřebují naši operační péči. Což typicky pro naši 10denní misi s pěti operačními dny je sto žen. A my pak dokážeme odoperovat zhruba 80 z nich. Musíte si uvědomit, že pro místní lékaře a zdravotníky to znamená obrovskou zátěž. Oni musí při své běžné práci navíc vyšetřit a připravit k operacím sto žen. Pro nás je obrovská výhoda, když předem tušíme, jaké typy operací budeme dělat. Můžeme podle toho sestavit tým konkrétních lékařů, kteří na misi jedou.
Kdo tedy v gynekologickém týmu z Bulovky na misích MEDEVAC obvykle je?
Kromě mě je v týmu často kolega urogynekolog Petr Hubka, který byl ostatně i u našeho prvního výjezdu na misi do Senegalu a který navíc mluví výborně francouzsky, takže převzal i organizaci senegalských misí. Ale když to trochu zobecním, tak je vždycky potřeba, aby tam jel lékař, který není úplný začátečník. Nikdy nevíme, s jakou komplikací se na místě budeme potýkat. Musí to být člověk, který se dokáže správně rozhodnout. To znamená říct: ano, u této ženy má smysl provést tento typ operace – a zároveň si s tím dokáže technicky poradit, protože v případě závažné komplikace tamní zázemí rozhodně není takové, na jaké jsme zvyklí. I celé vedení operace musí probíhat s ohledem na to, jaké máme k dispozici prostředky – a to jak v průběhu, tak po operaci. Čili jezdí lékaři, které mají určitou zkušenost a dokáží si poradit. Většinou kombinujeme i subspecializace, jede onkogynekolog, který řeší hlavně nádory, urogynekolog, který se věnuje zejména sestupům, jezdí třeba také primář Koliba, který je endoskopista a pomáhá se zaváděním endoskopických metod v Senegalu, jezdí také anesteziologové, protože v afrických zemích je u operací pouze anesteziologický technik, což není lékař, někdy máme i vlastní instrumentářku. Vždycky se snažíme tým dobře nakombinovat. A když to jde, bereme na misi i mladší lékaře, pro které je to výborná zkušenost.

Jsme tým, jsme přátelé, bez spolupráce by mise nedávala smysl. Mnoho společných fotografií v předsálí operačních sálů je na každé misi nutností. (MEDEVAC tým z června 2023: MUDr. Tomáš Brtnický, Ph.D., MUDr. Oľga Dubová, prof. MUDr. Michal Zikán, Ph.D., prim. MUDr. Peter Koliba, MHA a MUDr. Barbora Jagerská).
Jak vypadá váš klasický program na misi?
Když pomineme přípravu v Česku a pak dopravu tam a zpátky, jde většinou o pět operačních dnů. Většinou do toho vkládáme víkend, aby si místní personál trochu odpočinul, aby se některé pacientky podařilo propustit a další přijmout. To se nám opravdu osvědčilo jako mnohem lepší model, než operovat v kuse od pondělí do pátku. Takže středa, čtvrtek a pátek operujeme, v sobotu a neděli máme nějaké společné akce s místními lékaři, navštěvujeme se, jíme místní jídlo, upevňujeme přátelské vztahy. A pak v pondělí a v úterý zase operujeme. Tak vypadají naše mise v Senegalu a Ghaně. Například v Rwandě jsou mise kombinované, tedy operační dny a přednášky, v Gruzii šlo zase o čistě edukativní misi, je to různé.
A jak vypadá takový typický operační den?
Typický pracovní den na misi startuje ráno v nemocnici. Po těch několika letech spolupráce se můžeme spolehnout, že tam opravdu v osm hodin budou všichni místní lékaři a personál nastoupení a připravení, což je fantastické. I tohle nějaký čas trvalo, než všichni pochopili, že pevně nastavený režim nám všem usnadní práci. A dobře to ilustruje, jak oni jsou nadšení a ochotní opravdu makat a udělat všechno pro to, aby spolupráce fungovala hladce. Ona i pro ně je to reklama, protože díky nám mohou nabízet péči, kterou pacienti nikde jinde nenajdou.
Operovat začínáme před devátou ranní, samozřejmě s tím, že pacientky vždycky den předem vidíme a máme daný operační program na celý den. Pak rozjedeme operace, například v Tamale v Ghaně operujeme na třech operačních sálech, na každý sál máme operační program a ten jedeme. Obvykle nás jezdí několik operatérů, na poslední misi jsme byli čtyři gynekologové a anestezioložka, což nám umožnilo se i vystřídat a ve volných chvilkách vyšetřit pacientky na další den. Některé operace jsou kratší a trvají třeba hodinu, některé jsou výrazně náročnější a trvají i tři a půl hodiny. Většinou skončíme kolem šesté hodiny večer. V tomhle tempu se nám za pět operačních dní podaří odoperovat obvykle 80 až 85 žen. To je opravdu hodně.
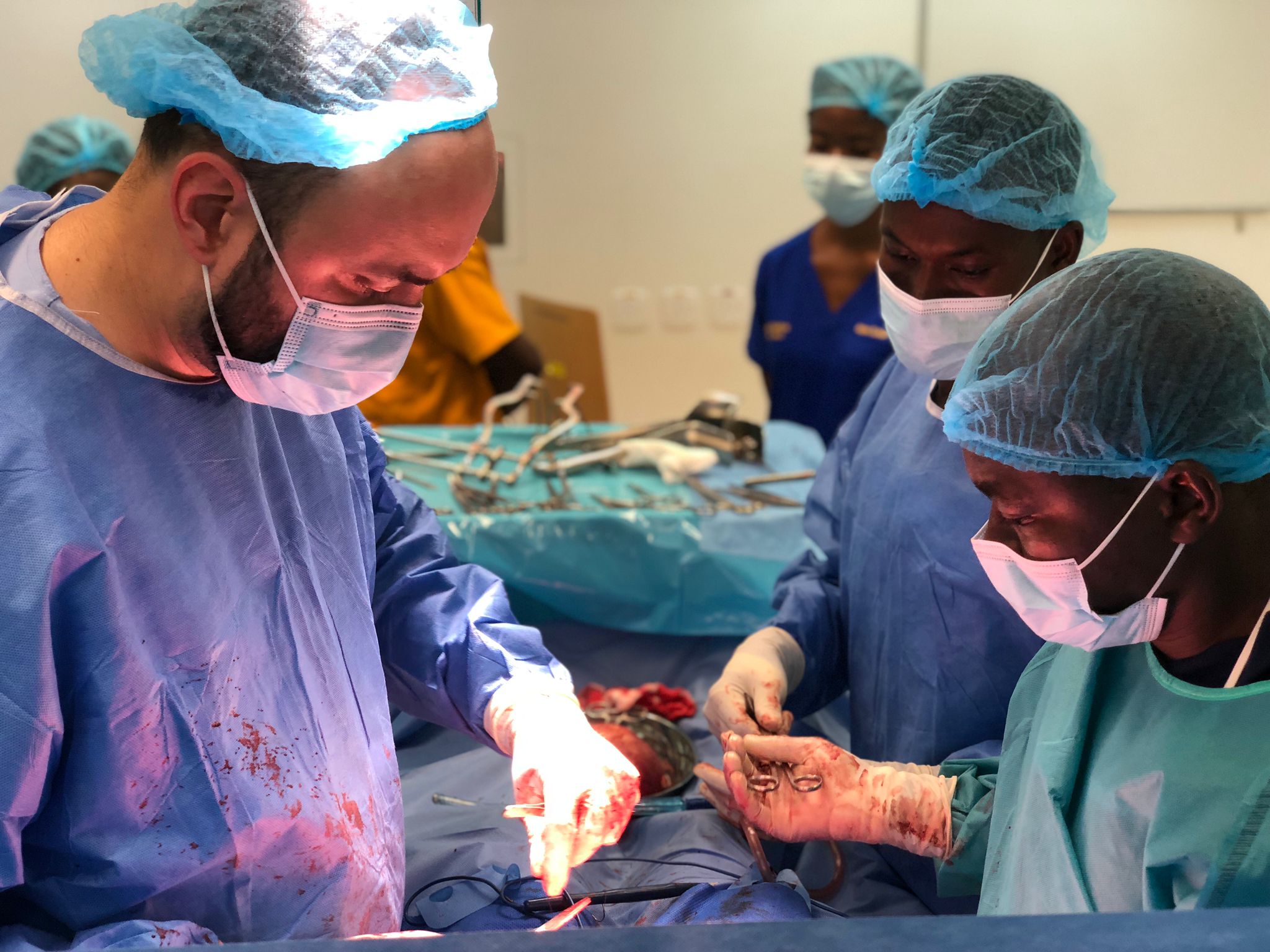
Vždy operujeme v česko-ghanském týmu. Cílem mise není pouze provést operace, ale také zlepšit znalosti a schopnosti místních zdravotníků (prim. MUDr. Peter Koliba, MHA).
Zmínil jste, jak je důležitá spolupráce s místními lékaři a zdravotníky.
Musím říci, že se nám s tamními nemocnicemi spolupracuje velmi dobře. Naše mise je pro místní personál extrémně náročná, ale funguje to, i když někdy není snadné udělat první krok, získat si jejich důvěru. Za těch více než pět let už víme, jak máme s místním personálem komunikovat, dokážeme je dostatečně instruovat a motivovat. Lékaři jsou nadšení, jsou strašně rádi, že jim někdo chce něco ukázat, jsou připraveni se učit. Část z nich už také přijela na stáž k nám na Bulovku. Ale samozřejmě i my to musíme dělat citlivě. Nikdy jim nesmíme dát najevo, že pohrdáme jejich péčí a jejich prací. Oni dělají maximum, které tam dělat můžou. Naše úloha není je hodnotit. Naše úloha je jim pomoci. Opravdu je velmi důležité, aby spolupráce probíhala dobře nejen profesně, ale i po osobní, lidské stránce. A pro mě je velmi hezké a příjemné se na mise vracet.
Co vy osobně považujete za největší přínos misí MEDEVAC?
Díky misím se v těch zemích rozvíjí gynekologická péče, místní lékaři se méně bojí operovat a léčit novými metodami. Snažíme se jim ukázat, jak by šlo některé věci dělat jinak, nejen operovat, ale třeba i jak si lépe uspořádat nástroje a jak s nimi pak pracovat po operaci. A to je další rozměr misí. Nejen poskytnout lékařskou péči a udělat operaci, ale také nějakým způsobem posouvat podmínky a kvalitu péče v místních nemocnicích. A musím říct, že po těch pěti letech vidíme, že v Senegalu i v Ghaně ten posun nastal. A i oni sami rozlišují éru před misí MEDEVAC a po ní. Protože řada věcí je jim najednou jasná. My je třeba učíme, jak dělat gynekologický ultrazvuk, což je velmi rychlá, snadná a dostupná metoda, se kterou lze dospět ke správné diagnóze. A pokud mají správnou diagnózu, tak také dokáží správně léčit. Neznamená to, že bychom tam přivezli nějaký nový přístroj. Ono to ani není tolik potřeba. Mnohem důležitější je naučit ty lidi pořádně dělat medicínu. Nejen v tom, jak se konkrétní diagnóza léčí, ale v tom, jak je uspořádaný systém péče o pacienta v jednotlivých krocích, aby se od začátku došlo ke správné diagnóze a navrhla se správná léčba. Koupit a darovat do Afriky nové zdravotnické vybavení je samozřejmě fajn, ale mnohem těžší je získat důvěru místních lidí a dlouhodobě s nimi pracovat, aby se organizace a tím i kvalita zdravotní péče zlepšila.
Můžete uvést konkrétní příklad, co se díky vašemu působení v Senegalu nebo Ghaně změnilo?
Dříve – podle jejich slov i podle toho, co jsme tam viděli – přišla žena, která měla potíže, krvácela a oni neměli daný žádný algoritmus, jak ji vyšetřit, jak dospět k diagnóze. Tak ji prostě otevřeli a viděli, co v tom břiše má. A podle toho se nějak zařídili, což často znamenalo, že s tím nedokázali udělat nic. Dneska mají vypracovaný jasný systém, který jsme tam přinesli my, a oni vědí, jaké vyšetřovací schéma má ta žena projít. V organizaci práce, v uspořádání si myšlení a nastavení postupů se kvalita poskytované péče dramaticky zlepšila.

Na závěr každého operačního dne vyšetřujeme s místními lékaři ženy, která mají být operovány následující den (prof. MUDr. Michal Zikán, Ph.D., MUDr. Barbora Jagerská, prim. MUDr. Peter Koliba, MHA a MUDr. Tomáš Brtnický, Ph.D.).
Liší se podmínky v jednotlivých zemích, kam s misemi MEDEVAC jezdíte?
Liší i neliší. Jsou tam určité shodné prvky, jsou tam i výrazné odlišnosti podle toho, jak je která země bohatá, jak vyspělou má organizaci zdravotní péče, jak moc chce investovat do zdravotnictví. Například Senegal je z našeho pohledu výrazně chudší ve srovnání s Ghanou. Ale zase v Senegalu, alespoň ve městě, kde působíme a kde je zároveň i univerzita vzdělávající lékaře, je zručnost a schopnost místních lékařů viditelně lepší než v Ghaně, kde působíme na severu, tedy v lokalitě, kam moc lidí pracovat jít nechce.
Úplně jiná situace pak je v Rwandě, kde se vláda snaží velmi výrazně investovat do zdravotnictví. Zároveň to však znamená, že vláda všechno velmi centrálně řídí. Díky tomu, že jde o malou zemi, rozlohou třetina České republiky a 13 milionů obyvatel, je centralizace velmi efektivní a vidíme, že může dobře fungovat. Vybavení je sice chudší, ale ochota investovat do vzdělání místních lidí je obrovská. Mezi jednotlivými zeměmi jsou pochopitelně rozdíly, ale obecně ale lze říci, že kvalita lékařské péče tam není dobrá.
Dá se alespoň rámcově srovnat zdravotní péče tam a u nás?
My jsme zvyklí úplně na něco jiného. Tam pokud si uděláte úraz, zlomíte si nohu, je šance, že vám ji spraví tak, aby kvalitně srostla. Pokud přijdete s diagnózou zhoubného nádoru, je to většinou konečná. I když by to tak být nemuselo. Setkáváme se třeba se zanedbanými pokročilými záněty v dutině břišní, na každé misi v Ghaně operujeme jedno dvě děti, které mají obrovské abscesy v břiše, často ze zanedbané apendicitidy, zánětu slepého střeva. A nikdo si je tam netroufne operovat. Prostě proto, že nemají zkušenost v operačním přístupu. Nevědí, jak si v těch jednotlivých situacích poradit. A to se týká jak zhoubných nádorů, tak pokročilých zánětů v dutině břišní a podobně. Řada situací skončí tím, že si nevědí rady, anebo sice dobře odhadnou diagnózu, ale pacient už nemá peníze ani schopnosti na to, aby cestoval 24 hodin z regionální nemocnice do hlavního města, kde by mu potřebnou péči dokázali poskytnout.
Jednou z operačních oblastí, které se na misích věnujete, je onkogynekologie. Jaká je v afrických zemích úroveň onkologické a také následné péče?
Špatná. Z gynekologických nádorů je nejčastější karcinom děložního čípku, často se jedná o pokročilé nádory. To znamená nádory, které bychom u nás neoperovali, ale primárně je směřovali k radioterapii. Dostupnost radioterapie je ale v Africe problém. Když máme zemi, kde je jedno jediné místo, kde se ozařuje, což je Rwanda, nebo kde jsou dvě místa, což je Ghana, tak je dostupnost pro pacienty velmi obtížná. Výrazně lepší je tam snad jen dostupnost chemoterapie, která bývá hrazená státem.
Proto my také volíme operační přístup tak, aby dával smysl i v rámci následné péče. Například operujeme i karcinomy děložního čípku, které bychom u nás neoperovali. Víme, že pokud je odstraníme, tak má žena sice vyšší riziko návratu onemocnění (než by měla, pokud by byla ozařovaná), ale přece jen větší části z nich dáme šanci na delší bezpříznakové období nebo dokonce na úplné vyléčení.
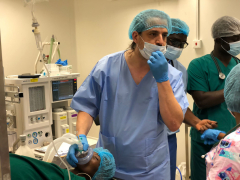
Zmínil jste, že v řadě afrických zemí u operace vůbec není anesteziolog. Můžete to trochu vysvětlit?
Ano, anestezii se tam věnují anesteziologičtí technici. To znamená zdravotníci, kteří mají nelékařské vzdělání a jsou pouze vyškolení k podávání anestezie. Oni velmi dobře umí metody lokální anestezie včetně spinální anestezie, to znamená, že píchnou do zad, umrtví toho člověka od pasu dolů a řadu operací v tomto typu anestezie zvládnou. My jsme v Čechách trochu rozmazlení. Ale třeba i ve Spojených státech většinu operací obsluhují právě anesteziologičtí technici – a anesteziolog lékař dohlíží na několik sálů najednou. Ale vlastní vedení anestezie je na těch technicích, kteří si lékaře přivolávají jenom v komplikovanějších situacích.
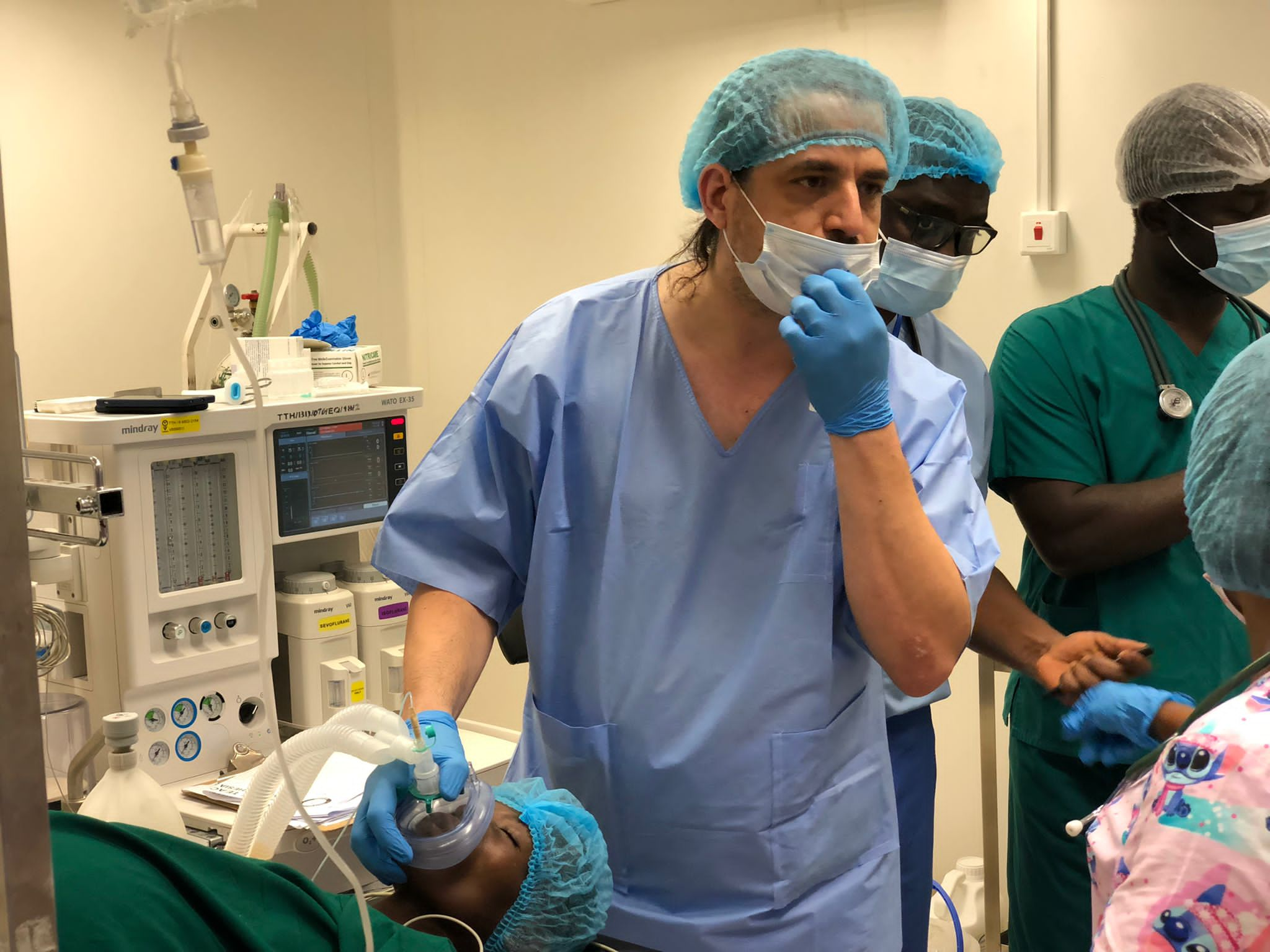
Nedílnou součástí týmu je anesteziolog. Je nezastupitelný – nejen kvůli bezpečí pacientky v průběhu operace, ale i pro vzdělávání místního týmu anesteziologických techniků (prim. MUDr. Jakub Bala).
Na mise jezdíte do oblastí, které byly v poměrně nedávné době zmítané různými nepokoji a válečnými konflikty. Cítíte se tam bezpečně?
Stejně jako je pro nás podstatné najít nemocnici, kde se dá bezpečně poskytnout operační a pooperační péče, tak i MEDEVAC volí zemi našeho působení s ohledem na bezpečnost. Aby to bylo bezpečné nejen pro nás, ale i pro pacienty. Když působíme v Senegalu nebo v Ghaně, to nejsou země, které by byly aktuálně zmítané nějakým konfliktem. Ale například Ghana je obklopená zeměmi, kde ty konflikty jsou – blízko je Mali, Burkina Faso s nedávným převratem, která je zdrojem migrace do Ghany nebo přes ni někam dál. V tuto chvíli víme, že na severu Ghany i na okraji Tamale se udály nějaké extremistické incidenty, ale rozhodně v žádné z lokalit nemáme pocit, že bychom byli bezprostředně ohroženi. Ani v Iráku. Tam jsme sice především po Bagdádu jezdili v neprůstřelných autech a v neprůstřelných vestách, ale ani tak z celé země nemám pocit, že bych byl nějak zásadně ohrožen. I tam se bezpečnostní situace zlepšuje.
Zůstávají vám z těch misí v hlavě nějaké silné pacientské příběhy?
Silné pacientské příběhy se dějí i u nás na Bulovce. Ale ano, s tím, že jezdíme do Afriky už několik let, se tam setkáváme i s pacientkami, kterým naše péče pomohla. Například při poslední misi jsem potkal dvě ženy, kterým jsem už před čtyřmi lety odoperoval karcinom děložního čípku, a obě byly zdravé. Je to radost, samozřejmě. Ale většina těch pacientek, tím jak přicházejí z veliké dálky, nám tak prostě zmizí a už je nikdy nepotkáme. I když máme zpětnou vazbu od místních lékařů a personálu, takže víme, jak naše pacientky dopadají. Dozvídáme se to, píšeme si nebo třeba i konzultujeme některé případy v průběhu času, kdy tam nejsme. Jednoduše přes WhatsApp si můžeme napsat nebo zavolat, poslat fotky a probrat další postup léčby.
Některé příběhy jsou nezapomenutelné…
- Třeba 12leté dítě, vyhublá holčička s vystouplým břichem. Nikdo nevěděl, co s ní. My jsme tuhle holčičku operovali a byl to ten typický příklad zanedbané apendicitidy, zhnisaného břicha. Podařilo se nám napravit anatomické podmínky a ta holčička po čtyřech dnech odcházela z nemocnice a bylo jí dobře. Cesta k úplnému uzdravení je pochopitelně dlouhá, ale pokud by nebyla operovaná v rámci mise MEDEVAC, tak už by nežila.
- Jsou to i příběhy žen s karcinomem prsu, které nemají na to zaplatit si operaci. A my jim tu operaci můžeme poskytnout. Jsou to velmi pokročilé nádory, obrovské třeba 10centimetrové útvary, které u nás vůbec nevídáme, prostě hroudy devastující prs. Operace je třeba sice nevyléčí úplně, ale jistě jim poskytne velmi dlouhý a kvalitní život.
- Zajímavý je i příběh ženy, která měla sice benigní, ale obrovský deformující tumor prsu, kdy ten postižený prs byl pětkrát větší než ten zdravý. Obtížně se jí s tím žilo, chodilo, starší žena. Oni ji v nemocnici v Tamale viděli, řekli že tohle oni operovat neumí, ale že za měsíc přijede mise MEDEVAC a ona je vhodná kandidátka. Paní s příbuznými odjela zpátky domů a když ji z nemocnice kontaktovali, aby přijela k operaci, už neměli peníze ani na cestu. A tak jim šéfka tamní gynekologie trochu peněz poslala, aby vůbec mohli přijet a absolvovat naši operaci.
- Někdy jsou to příběhy opravdu dramatické. Třeba žena, která přišla do nemocnice vykrvácená, protože měla obrovskou dělohu s obrovskými myomy. My ji odoperovali, rychle a s minimální krevní ztrátou. A ona se za týden mohla vrátit do běžného života. Takových příběhů je spousta.
Autor: Filip Řepa
Následující článek

Hlavní aktivitou programu MEDEVAC je vysílání českých lékařských týmů do oblastí, kde se lidé běžně nedostanou ke specializované lékařské péči, třeba té gynekologické.
Číst dále